categoria: Res Publica
Sanità italiana, ecco come è nato il mito dell’eccellenza

Post di Anna Rinaldi, docente di Economia e Valutazione delle Politiche Sociali e di Sviluppo, ricercatrice in Economia Politica presso l’Università degli Studi di Bari Aldo Moro –
Ci siamo sentiti ripetere come un mantra che il sistema sanitario italiano è uno dei migliori del mondo e noi italiani ci siamo sentiti lusingati per il bel complimento, non abbiamo pensato neanche per un secondo di metterlo in discussione, perché ai complimenti non siamo abituati e poi eravamo ipnotizzati dalla pendenze delle curve dei contagi. A guardare ai tassi di letalità (effettivo o plausibile) qualche malizioso potrebbe pensare che un sistema sanitario in cui muore una percentuale così alta di contagiati non sia poi così eccellente, perché non è in grado di fornire le cure necessarie a salvare la vita del malato.
Ma che cosa vuol dire che il SSN italiano è tra i sistemi sanitari migliori al mondo?
In principio vi fu l’eccezionale (nel senso di eccezione, perché non è mai stato replicato) pubblicazione dell’Organizzazione Mondiale della Sanità, il World Health Report 2000 (WHR2000). Il WHR2000 ha fatto molto parlare di sé fin dal principio ed ha avuto un’eco mediatica eccezionale. Al Rapporto è stata anche dedicata una canzone “We are number 37”, che si riferisce alla collocazione in classifica “DALE” (per una definizione si veda più avanti) degli Stati Uniti, tra Costa Rica da una parte, e la Slovenia e Cuba dall’altra.
Alcuni commentatori filoamericani lo definirono una frode, altri lo studio peggiore di sempre, e non mancarono neanche le critiche della comunità scientifica.
Senza estremizzare, il rapporto presenta senza dubbio delle questioni metodologiche che vanno tenute nella dovuta considerazione. Furono subito sollevati dubbi sull’opportunità della pubblicazione di risultati basati su dati frammentari – limiti nella disponibilità e nella comparabilità dei dati sottostanti utilizzati per costruire gli indicatori di performance, per non parlare dei metodi di individuazione dei pesi delle variabili che compongono gli indici – e su nuove tecniche metodologiche non ben rodate, sulle misurazioni stesse di reattività e dell’efficienza.
Dove si colloca l’Italia nelle classifiche del WHR? E soprattutto, queste classifiche che cosa classificano?
La principale misura sintetica della salute utilizzata dal Rapporto è rappresentata dalla DALE, Disability-Adjusted Life Expectancy, ovvero la speranza di vita libera da disabilità, l’aspettativa di vita sana.
La DALE appartiene alla famiglia delle aspettative di salute ed è il numero previsto di anni da vivere in quello che potrebbe essere definito come l’equivalente dello stato di “salute piena”.
È un indice sintetico di aspettativa di vita e come tale va trattato. Semplificandola il più possibile, si ottiene sottraendo il numero di anni passati in media con un’invalidità (Disability Life Expectancy – DLE) dal numero di anni che indicano l’aspettativa di vita (Life Expectancy -LE).
DALE = LE – DLE
Nella classifica DALE troviamo l’Italia al 6° posto, dopo Giappone, Australia, Francia, Svezia e Spagna ed appena prima della Grecia (7° posto).
Come abbaiamo appena visto, La stima del DALE si basa sulla speranza di vita alla nascita (LE) – il numero medio di anni di vita di una persona appartenente a una determinata popolazione.
Noi italiani siamo longevi, anche questo è risaputo. Questa longevità dipende da stile di vita, dieta, fattori ambientali e altre variabili che esulano dal sistema sanitario in sé.
Ma quanto siamo longevi? Secondo l’OCSE la speranza di vita alla nascita in Italia supera gli 83 anni, tre anni in più rispetto alla media OCSE – che è di 80 anni – mentre in Cina è di 76,5 anni (OECD Health Statistics: Health Status 2019). Secondo la C.I.A. (C.I.A. World Factbook, 2019) l’aspettativa di un cinese è di 76 anni, quella di un italiano di 82. I giapponesi sono i più longevi. Vivono in media 84 anni e 2 mesi. Dati da tenere a mente quando leggiamo i commenti sui tassi di letalità da Covid-19.
Inoltre è opportuno considerare che l’Italia è in coda alle classifiche di determinanti “non mediche” della salute, quali il numero di litri di alcol consumati pro capite, consumo pro capite di zuccheri, numero di obesi, ed ai primi posti per offerta e consumo di verdura e frutta.
Ma torniamo al WHR 2000. Il secondo posto del Bel Paese – dopo la Francia e prima di San Marino, Malta, Andorra, Singapore e Spagna – nella classifica Overall Health System Performance ha fatto molto parlare di sé. Quest’ultima misura come un paese raggiunge tutti gli obiettivi del sistema sanitario individuati dal Rapporto contemporaneamente (tabella 1), rispetto al massimo che ci si può aspettare raggiunga, dato il suo livello di risorse e i fattori determinanti non sanitari. La metodologia utilizzata, la produzione di frontiera, è un concetto tipicamente utilizzato nella misurazione dell’efficienza tecnica di aziende e aziende agricole, poiché il sistema sanitario nel suo complesso è inteso come una macro unità produttiva.
Tabella 1: Goal del sistema sanitario
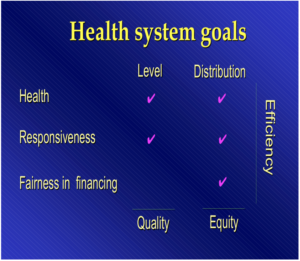
fonte: Tandon et al. 2000
Grafico 1: Overall Health System Performance

Questo indice mette in relazione il raggiungimento degli obiettivi con la spesa sanitaria, ed altre variabili non sanitarie rappresentate dal livello d’istruzione. Se la spesa diminuisce l’indice cresce, perché aumenta l’efficienza. E sempre nel WHR2000 la spesa sanitaria pro capite dell’Italia è di 11 dollari. La Francia, prima in questa classifica, ne spende 4, San Marino 21, Malta 37, Singapore 38 e la Spagna 24. Infatti, nel rapporto l’Italia scende in 11ma posizione dopo Giappone, Svizzera, Norvegia, Svezia, Lussemburgo, Francia, Canada, Paesi Bassi, Gran Bretagna e Austria per Overall health system achievement – raggiungimento degli obiettivi del sistema sanitario.
La pubblicazione del WHR2000 tuttavia ha avuto un impatto di enorme portata. Subito dopo la sua pubblicazione, è stato ripreso da tutti i media mainstream.
Tra gli innegabili meriti del rapporto vi è innanzitutto l’aver permesso di sviluppare il concetto di “reattività” dei sistemi sanitari, termine che abbraccia l’intera esperienza del paziente, coprendo non solo il processo interpersonale tra medico e paziente, ma anche l’interazione del sistema sanitario con la popolazione che serve. Ha implicitamente evidenziato la mancanza di dati comparabili sulla reattività e portato alla costruzione e all’implementazione del World Health Survey. Al tempo stesso ha svolto un ruolo determinante nel mostrare il potenziale delle comparazioni internazionali, ponendo così la discussione sulle prestazioni del sistema al centro della discussione politica nazionale.
Ci sono stati casi in cui le informazioni comparative però sono state male interpretate e utilizzate in modo improprio e, quel che è peggio, hanno distratto il focus dei decisori politici dal porre rimedio alle parti del sistema che andavano corrette. È ciò che è successo in Spagna, anch’essa ai primi posti di tutte le classifiche WHR2000. Il giorno della pubblicazione del rapporto ci sono state manifestazioni contro le autorità sanitarie spagnole per le lunghe liste d’attesa e i tempi di consultazione inadeguati. L’allora Ministro della Salute spagnolo sbandierò il WHR2000 ai manifestanti come prova dell’infondatezza delle loro lamentele. Touché.
In Italia queste classifiche sono state lette come la conferma della bontà delle riforme del sistema sanitario degli anni ’90, che, come è notorio, sono basate su tre pilastri, l’aziendalizzazione, la concorrenza pubblico-privato e la regionalizzazione.
Poiché l’OMS non ha mai più dedicato il World Health Report alla valutazione delle performance dei sistemi sanitari, il piazzamento del SSN italiano in queste classifiche non dovrebbe essere più citato da fonti ufficiali, ma solo nei libri di storia. Successivamente l’OMS ha in parte perfezionato le metodiche ed i dati utilizzati per la valutazione, spinta dalla pressione delle critiche ricevute.
Se per esercizio si prendesse la classifica indipendente di Numbeo, il database on-line di informazioni fornite dagli utenti e dai siti web che si basa sulla “wisdom of the crowd” per ottenere le informazioni il più affidabili possibili, l’Italia risulterebbe 17ma su 34 paesi europei (dati 2019) per Health Care Index, che stima la qualità complessiva del sistema sanitario, le dotazioni, il personale medico e non, e i costi.
Dal punto di vista del lettore, l’errore grossolano da evitare è attribuire alla qualità del sistema sanitario nazionale l’aspettativa di vita alla nascita che dipende da fattori genetici, ambientali, sociali e dagli stili di vita. Soprattutto in ambito di pianificazione del sistema sanitario. Si stima, infatti, che nei paesi industrializzati solo il 10% degli esiti di buona salute dipendano dalla qualità del sistema sanitario stesso. Questi ranking sono utili solo se gli indicatori vengono letti con le dovute cautele e non vengono utilizzati faziosamente volontariamente o involontariamente (confirmation bias). A seguito di un uso strumentale, possono rivelarsi addirittura nocivi per la salute del sistema.
La mappa non è il territorio ma, se è scritta in maniera accurata e la lettura è onesta, ci può indicare dove andare.
PER APPROFONDIRE:
